

نوشته شده توسط : دکتر ستایش
عوارض عدم درمان بیضه نزول نکرده در کودکان |
||||||||||||||||||||||||||||||||||||||||||||||||

هر سال حدود 400000 کودک و نوجوان 0 تا 19 ساله به سرطان مبتلا می شوند. شایع ترین انواع سرطان دوران کودکی شامل لوسمی ها، تومورهای مغزی، لنفوم ها و تومورهای جامد مانند نوروبلاستوما و تومور ویلمز است.
در کشورهای با درآمد بالا، که خدمات جامع عموماً در دسترس است، بیش از 80 درصد از کودکان مبتلا به سرطان درمان می شوند. در کشورهای با درآمد کم و متوسط (LMIC)، کمتر از 30 درصد درمان می شوند.
مرگ و میرهای قابل اجتناب ناشی از سرطان های دوران کودکی در LMIC ها ناشی از عدم تشخیص، تشخیص اشتباه یا تشخیص تاخیری، موانع دسترسی به مراقبت، ترک درمان، مرگ ناشی از مسمومیت و عود است.
تنها 29 درصد از کشورهای کم درآمد گزارش می دهند که داروهای سرطان به طور کلی در دسترس جمعیت آنها است در حالی که 96 درصد کشورهای با درآمد بالا هستند.
سرطان عامل اصلی مرگ و میر کودکان و نوجوانان است. احتمال زنده ماندن در تشخیص سرطان دوران کودکی بستگی به کشوری دارد که کودک در آن زندگی می کند.
در کشورهای با درآمد بالا، بیش از 80 درصد از کودکان مبتلا به سرطان درمان می شوند، اما در بسیاری از LMIC ها کمتر از 30 درصد درمان می شوند.
اگرچه سرطان دوران کودکی را نمی توان به طور کلی از طریق غربالگری پیشگیری یا شناسایی کرد، اکثر انواع سرطان دوران کودکی را می توان با داروهای ژنریک و سایر اشکال درمان، از جمله جراحی و رادیوتراپی، درمان کرد.
دلایل کاهش نرخ بقا در LMICها شامل تاخیر در تشخیص، ناتوانی در دستیابی به تشخیص دقیق، درمان غیرقابل دسترس، ترک درمان، مرگ ناشی از سمیت (عوارض جانبی) و عود قابل اجتناب است.
بهبود دسترسی به مراقبتهای سرطان دوران کودکی، از جمله به داروها و فنآوریهای ضروری، بسیار مقرونبهصرفه، امکانپذیر است و میتواند بقا را در همه محیطهای درآمدی بهبود بخشد.
سیستمهای داده سرطان دوران کودکی برای ایجاد بهبود مستمر در کیفیت مراقبت و اطلاعرسانی تصمیمات سیاستی مورد نیاز است.
سرطان در افراد در هر سنی رخ می دهد و می تواند هر قسمتی از بدن را درگیر کند. این بیماری با تغییر ژنتیکی در سلولهای منفرد شروع میشود، که سپس میتواند به یک توده (یا تومور) تبدیل شود، به سایر قسمتهای بدن حمله کند و در صورت عدم درمان باعث آسیب و مرگ شود.
برخلاف سرطان در بزرگسالان، بیشتر سرطان های دوران کودکی علت شناخته شده ای ندارند. بسیاری از مطالعات به دنبال شناسایی علل سرطان دوران کودکی بودهاند، اما تعداد بسیار کمی از سرطانها در کودکان ناشی از عوامل محیطی یا سبک زندگی هستند.
تلاشهای پیشگیری از سرطان در کودکان باید بر رفتارهایی متمرکز شود که از ابتلای کودک به سرطان قابل پیشگیری در بزرگسالی جلوگیری کند.
برخی از عفونت های مزمن مانند HIV، ویروس اپشتین بار و مالاریا از عوامل خطر سرطان دوران کودکی هستند. آنها به ویژه در LMIC ها مرتبط هستند.
سایر عفونتها میتوانند خطر ابتلای کودک به سرطان را در بزرگسالی افزایش دهند، بنابراین مهم است که واکسینه (در برابر هپاتیت B برای کمک به پیشگیری از سرطان کبد و علیه ویروس پاپیلومای انسانی برای کمک به پیشگیری از سرطان دهانه رحم) و سایر روشها مانند تشخیص زودهنگام و درمان عفونتهای مزمن که میتواند منجر به سرطان شود.
داده های کنونی نشان می دهد که تقریباً 10 درصد از همه کودکان مبتلا به سرطان به دلیل عوامل ژنتیکی مستعد هستند (3). تحقیقات بیشتری برای شناسایی عوامل موثر بر رشد سرطان در کودکان مورد نیاز است.
از آنجایی که به طور کلی پیشگیری از سرطان در کودکان ممکن نیست، موثرترین استراتژی برای کاهش بار سرطان در کودکان و بهبود نتایج، تمرکز بر تشخیص سریع و صحیح و به دنبال آن درمان موثر و مبتنی بر شواهد با مراقبتهای حمایتی مناسب است.
تشخیص زودهنگام
زمانی که سرطان زود تشخیص داده شود، به احتمال زیاد به درمان مؤثر پاسخ می دهد و منجر به احتمال بقای بیشتر، رنج کمتر و اغلب درمان کم هزینه و فشرده تر می شود.
با تشخیص زودهنگام سرطان و اجتناب از تأخیر در مراقبت، می توان پیشرفت های قابل توجهی در زندگی کودکان مبتلا به سرطان ایجاد کرد.
تشخیص صحیح برای درمان کودکان مبتلا به سرطان ضروری است زیرا هر سرطان به یک رژیم درمانی خاص نیاز دارد که ممکن است شامل جراحی، رادیوتراپی و شیمی درمانی باشد.
تشخیص زودهنگام از 3 جزء تشکیل شده است:
آگاهی از علائم توسط خانواده ها و ارائه دهندگان مراقبت های اولیه؛
ارزیابی دقیق و به موقع بالینی، تشخیص و مرحله بندی (تعیین میزان گسترش سرطان). و
دسترسی به درمان سریع
تشخیص زودهنگام در همه شرایط مرتبط است و بقای بسیاری از سرطان ها را بهبود می بخشد. برنامههایی برای ترویج تشخیص زودهنگام و صحیح با موفقیت در کشورهایی با هر سطح درآمدی، اغلب از طریق تلاشهای مشترک دولتها، جامعه مدنی و سازمانهای غیردولتی، با نقشهای حیاتی توسط گروههای والدین اجرا شده است.
سرطان دوران کودکی با طیفی از علائم هشداردهنده مانند تب، سردردهای شدید و مداوم، درد استخوان و کاهش وزن همراه است که توسط خانواده ها و ارائه دهندگان مراقبت های بهداشتی اولیه آموزش دیده قابل تشخیص است.
غربالگری به طور کلی برای سرطان های دوران کودکی مفید نیست. در برخی موارد منتخب، می توان آن را در جمعیت های پرخطر در نظر گرفت.
به عنوان مثال، برخی از سرطان های چشم در کودکان می تواند ناشی از جهشی باشد که ارثی است، بنابراین اگر آن جهش یا بیماری در خانواده کودک مبتلا به رتینوبلاستوما شناسایی شود، می توان مشاوره ژنتیکی ارائه داد و خواهر و برادر با معاینه منظم چشم در اوایل زندگی تحت نظر قرار گرفتند.
علل ژنتیکی سرطان های دوران کودکی تنها در نسبت کمی از کودکان مبتلا به سرطان مرتبط است. شواهد با کیفیتی برای حمایت از برنامه های غربالگری مبتنی بر جمعیت در کودکان وجود ندارد.
درمان
تشخیص صحیح برای تجویز درمان مناسب برای نوع و وسعت بیماری ضروری است. درمان های استاندارد شامل شیمی درمانی، جراحی و/یا رادیوتراپی است.
کودکان همچنین نیاز به توجه ویژه به رشد مداوم جسمی و شناختی و وضعیت تغذیه ای خود دارند که به یک تیم اختصاصی و چند رشته ای نیاز دارد.
دسترسی به تشخیص مؤثر، داروهای ضروری، آسیب شناسی، فرآورده های خونی، پرتودرمانی، فناوری و مراقبت های روانی اجتماعی و حمایتی در سراسر جهان متغیر و نابرابر است.
با این حال، درمان برای بیش از 80 درصد از کودکان مبتلا به سرطان زمانی امکان پذیر است که خدمات سرطان دوران کودکی در دسترس باشد.
برای مثال، درمان دارویی شامل داروهای ژنریک ارزان قیمت است که در فهرست داروهای ضروری برای کودکان WHO گنجانده شده است.
کودکانی که درمان را کامل می کنند به مراقبت مداوم برای نظارت بر عود سرطان و مدیریت هر گونه تأثیر احتمالی طولانی مدت درمان نیاز دارند.
مراقبت تسکینی
مراقبت تسکینی علائم ناشی از سرطان را تسکین می دهد و کیفیت زندگی بیماران و خانواده های آنها را بهبود می بخشد. همه کودکان مبتلا به سرطان قابل درمان نیستند، اما تسکین رنج برای همه امکان پذیر است.
مراقبت تسکینی اطفال جزء اصلی مراقبت جامع در نظر گرفته میشود، که از زمانی شروع میشود که بیماری تشخیص داده میشود و در طول درمان و مراقبت ادامه مییابد، صرف نظر از اینکه آیا کودک درمان را با هدف درمانی دریافت میکند یا خیر.
برنامههای مراقبت تسکینی را میتوان از طریق مراقبتهای اجتماعی و خانگی، ارائه تسکین درد و حمایت روانی اجتماعی به بیماران و خانوادههایشان ارائه کرد.
برای درمان درد سرطانی متوسط تا شدید، که بیش از 80 درصد از بیماران سرطانی را در مرحله پایانی تحت تأثیر قرار می دهد، باید دسترسی کافی به مورفین خوراکی و سایر داروهای ضد درد فراهم شود.
شایع ترین نوع سرطان دوران کودکی لوسمی لنفوسیتی حاد (ALL) است، سرطان خون و مغز استخوان که گلبول های سفید نابالغی را ایجاد می کند که نمی توانند عملکرد معمول خود را انجام دهند. به همین دلیل، بیماری به سرعت تشدید می شود.
به گفته انجمن سرطان آمریکا، ALL به احتمال زیاد در اوایل دوران کودکی رخ می دهد، در پسران شایع تر از دختران است. کودکان زیر پنج سال بیشتر در معرض خطر ابتلا به ALL هستند.
یک متخصص خون و انکولوژیست کودکان در کلینیک مایو، کودکان در تمام سنین مبتلا به ALL را درمان می کند. در اینجا چیزی است که او می خواهد خانواده ها در مورد این بیماری بدانند:
1. ALL نادر است و مجموعه ای از علائم پایدار دارد.
در سال 2023، انجمن سرطان آمریکا تخمین می زند که 6540 مورد جدید ALL در کودکان و بزرگسالان تشخیص داده می شود. این نشان دهنده کمتر از نیمی از 1٪ از کل سرطان ها در ایالات متحده است.
همه علائم متفاوت است و می تواند شبیه علائم آنفولانزا و سایر بیماری های رایج باشد. اکثر تب های بالا، تورم غدد لنفاوی و کبودی بخشی از رشد معمول دوران کودکی هستند.
والدین باید با متخصص مراقبت های بهداشتی فرزند خود تماس بگیرند اگر این علائم ادامه یافت، همزمان رخ داد یا غیرعادی به نظر می رسید.
با ALL، ما اغلب شاهد تب های شدید مکرر یا روزانه هستیم که نمی توانید توضیح دهید. ما اغلب شاهد کاهش وزن سریع هستیم که برای سطح فعالیت کودک منطقی نیست.
و ما همیشه در مورد توده ها یا برجستگی ها می پرسیم که می تواند نشان دهنده تورم غدد لنفاوی و همچنین تعریق شبانه، درد استخوان و هرگونه کبودی یا خونریزی جدید باشد.
اگر تیم مراقبت های بهداشتی شما مشکوک باشد که فرزند شما ALL دارد، برای آزمایش خون می گیرند. ما انتظار داریم که در یک کودک مبتلا به ALL تغییراتی در شمارش خون مشاهده کنیم. هموگلوبین پایین، پلاکت کم، نوتروفیل کم - داشتن تمام این شمارش خون پایین ممکن است نشان دهنده ALL باشد.
علاوه بر آزمایش خون، متخصصان مراقبت های بهداشتی ممکن است از آزمایش مغز استخوان، آزمایش های تصویربرداری و آزمایش مایع نخاعی نیز برای تشخیص ALL استفاده کنند.
داشتن یک علامت ALL، مانند کبودی یا یک شمارش خون پایین، به طور کلی جای نگرانی نیست. ALL خودش را اعلام می کند. قرار نیست دزدکی به شما نفوذ کند. مجموعه ای از علائم را که ما می بینیم ایجاد می کند
2. کودکانی که مبتلا به ALL تشخیص داده شده اند، گزینه های خوبی برای مراقبت دقیق دارند.
تیم مراقبت از کودک شما هنگام تعیین بهترین درمان برای ALL عوامل بسیاری را در نظر می گیرد، از جمله:
نوع لنفوسیت های درگیر - سلول های B یا سلول های T.
تغییرات ژنتیکی خاص موجود در سلول های سرطان خون کودک.
سن کودک
نتایج آزمایشات آزمایشگاهی، مانند تعداد گلبول های سفید شناسایی شده در نمونه خون.
سپس تیمهای مراقبتی، برنامههای درمانی را برای هر بیمار بر اساس عواملی تنظیم میکنند که نشاندهنده خطر استاندارد یا خطر بالای عود است. این رویکرد به درمان که طبقه بندی ریسک نامیده می شود، بقا را بهبود بخشیده است.
فردی با خطر استاندارد معمولاً بین 1 تا 10 سال سن دارد. کودکی در این گروه سنی با تعداد گلبول های سفید خون کمتر از 50000 خطر استاندارد در نظر گرفته می شود. بیماران خارج از این پارامترها نیاز به درمان شدیدتری دارند و پرخطر در نظر گرفته می شوند.
برای بیماران در معرض خطر استاندارد، درمان معمولاً شامل شیمی درمانی است که از طریق انفوزیون انجام می شود. ما همچنین شیمیدرمانی را از طریق ضربه زدن به ستون فقرات وارد میکنیم، زیرا میدانیم که برخی از لوسمیها در پنهان شدن در آن فضا بسیار خوب هستند و این میتواند از عود و عود بعدی جلوگیری کند.
درمان می تواند دو تا سه سال طول بکشد و چند ماه اول شدیدترین است.
پس از شش ماه اول، بیمار وارد دوره ای می شود که به آن نگهداری می گویند. سپس بیماران را کمتر می بینیم زیرا نیاز به درمان با شدت کمتری دارند. بچه ها به مدرسه باز می گردند و سیستم ایمنی آنها کمی قوی تر می شود.
آنها می توانند به تعطیلات بروند و موهایشان دوباره شروع به رشد می کند. ALL شروع به احساس یک چیز آزاردهنده برای مدیریت می کند و کمتر شبیه یک بیماری ویرانگر و تغییر دهنده زندگی است.
تیم مراقبت بیوپسی مغز استخوان را برای تعیین اینکه آیا ALL بهبود یافته است انجام می دهد. اگر لوسمی در بیوپسی وجود نداشته باشد، این بهترین نشانه این است که بیمار در حال بهبودی است و با بهترین نتایج همراه است.
گزینه های بسیار دیگری برای کودکانی با جهش های ژنتیکی پرخطر یا بیماری های تهاجمی وجود دارد که شیمی درمانی برای آنها موثر نیست. همه درمان ها ممکن است شامل درمان هدفمند، پرتودرمانی، پیوند مغز استخوان، سلول درمانی CAR-T و آزمایشات بالینی باشد.
3. چشم انداز کودکان مبتلا به ALL عالی است و گزینه های درمانی همچنان در حال بهبود هستند.
نرخ بقای پنج ساله برای کودکان مبتلا به سرطان خون ALL حدود 90٪ است و اگر کودکی پنج سال پس از درمان بدون سرطان باقی بماند، احتمالاً درمان می شود.
کودکانی که مبتلا به ALL تشخیص داده شده اند، در بقای خوب عمل می کنند. آنها می توانند زندگی عادی و سالمی داشته باشند - ازدواج کنند، بچه دار شوند و طول عمر عادی داشته باشند.
در همین حال، گزینه های درمانی موجود همچنان در حال بهبود هستند.
یکی از امیدوارکنندهترین گزینههای درمانی جدید، درمان با سلولهای CAR-T برای بیماران اطفال است که از سلولهای T بیمار استفاده میکند و آنها را مهندسی ژنتیک میکند تا سلولهای لوسمی آنها را هدف قرار داده و از بین ببرد.
این نوع درمانی میتواند بیمار را از پیوند سلولهای بنیادی که عوارض جانبی و عوارض بیشتری دارد، نجات دهد.
فکر کردن به سرطان فرزندتان کاملاً وحشتناک است، اما اولین چیزی که می خواهم والدین بشنوند این است که ALL یکی از قابل درمان ترین سرطان هاست. و ما راهی بسیار طولانی را با روش های درمانی پیموده ایم.
درباره دکتر بهار اشجعی
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستند، ایشان دوره پزشکی عمومی را در دانشگاه شهید بهشتی تهران گذراندند و بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختند، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدند و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذراندند و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدند.
خدمات دکتر بهار اشجعی
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
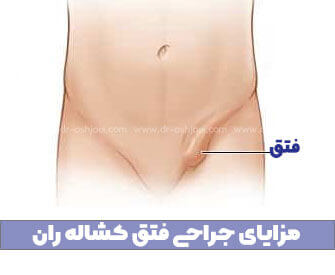
فتق اینگوینال در نزدیکی ناحیه کشاله ران، بین شکم و ران رخ می دهد. در پسران، اغلب می توانید تورم را در کیسه بیضه مشاهده کنید.
آیا این به این معنی است که دختران از قلاب خارج هستند؟ نه دقیقا. در حالی که دختران ممکن است بیضه نداشته باشند، آنها کانال مغبنی دارند و می توانند فتق نیز بگیرند.
حدود 3 تا 5 درصد از نوزادان سالم با فتق اینگوینال متولد می شوند. در نوزادان نارس، - تا 30٪ بروز به طور قابل توجهی افزایش می یابد. اگر فتق اینگوینال درمان نشود، می تواند مشکلات جدی ایجاد کند.
داستان فتق مغبنی در دوران رشد نوزاد شروع می شود. وقتی نوزاد پسر در رحم رشد می کند، ابتدا بیضه ها در شکم او رشد می کنند.
همانطور که جنین رشد می کند، بیضه های آنها از یک تونل به داخل کیسه بیضه می روند. (در نوزادان دختر نیز وجود دارد.)
گاهی اوقات، تونل (به نام فرآیند واژینالیس) بسته نمی شود. این یک سوراخ از شکم به داخل کانال مغبنی ایجاد می کند، جایی که یک تکه روده یا تخمدان می تواند به دام بیفتد.
هنگامی که این اتفاق می افتد، آنچه که باید به طور ایمن در شکم باقی بماند - مایعات، روده ها، بافت های دیگر - می تواند از آن عبور کرده و وارد کشاله ران شود.
برای جلوگیری از عوارض احتمالی، فتق اینگوینال برای ترمیم نیاز به جراحی دارد.
فتق مغبنی در نوزادان و کودکان می تواند در هر سنی رخ دهد اما در نوزادان شایع تر است. با این حال، ممکن است تا چند هفته یا چند ماه پس از تولد قابل توجه نباشند.
هنگامی که کودک شما فتق مغبنی دارد، معمولاً می توانید یک برآمدگی در کشاله ران و/یا کیسه بیضه یا لابیا ببینید. برآمدگی معمولاً می آید و می رود و معمولاً نرم و لطیف است.
ممکن است پس از زور زدن یا گریه کودک شما بزرگتر شود. ممکن است در طول شب زمانی که کودک شما خواب است یا آرام است، از بین برود یا کوچکتر شود. (علیرغم برخی افسانه ها، زور زدن و گریه باعث فتق نمی شود.)
هرگز علائم درد یا ناراحتی یا هر برآمدگی در نوزاد یا کودک را نادیده نگیرید. در اسرع وقت با پزشک خود تماس بگیرید تا نظر حرفه ای داشته باشد یا به اورژانس مراجعه کنید.
فتق زندانی. اگر برآمدگی حتی زمانی که کودک شما شل می شود به دام افتاده باشد، ممکن است به این معنی باشد که اندام های داخل شکم در داخل فتق گیر افتاده اند.
این "فتق زندانی" نامیده می شود و نیاز به مراقبت فوری پزشکی دارد. کودک شما احتمالاً درد خواهد داشت یا احساس حساسیت می کند (یا حتی استفراغ می کند).
برآمدگی همچنین ممکن است زمانی که این اتفاق می افتد بسیار سفت تر یا حتی قرمز شود.
فتق خفه شده. اگر جریان خون محتویات فتق قطع شود به آن «فتق خفه شده» می گویند. این علائم شامل درد شدید، استفراغ، کاهش اشتها، قرمزی یا کبودی اطراف برآمدگی و گاهی تب و مدفوع خونی است.
در بیشتر مواقع، پزشک می تواند فتق مغبنی را با آنچه هنگام معاینه کودک شما می بیند، تشخیص دهد - دیدن برآمدگی در کشاله ران در هنگام گریه یا زور زدن کودک و مشاهده ناپدید شدن آن وقتی کودک شما آرام می شود.
هنگامی که آنچه پزشک می بیند با آنچه در خانه دیده اید متفاوت است، یا اگر برآمدگی همیشه وجود دارد و پزشک نگران است که ممکن است توده باشد و نه فتق، می توان سونوگرافی انجام داد تا به تشخیص صحیح کمک کند. با این حال، سونوگرافی همیشه ضروری نیست.
اگر همیشه مشاهده آن واضح نیست، گرفتن عکس از فتق کودک در زمانی که به قرار ملاقات با پزشک می روید ممکن است مفید باشد.
برای رفع فتق اینگوینال به جراحی نیاز است. پس از مشاهده فتق، پزشک کودک شما را به جراح اطفال یا اورولوژیست اطفال برای انجام این عمل ارجاع می دهد.
برای بستن تونل، عمل جراحی برنامه ریزی خواهد شد. زمان جراحی فتق اینگوینال به شدت علائم بستگی دارد. فتق حبس شده یا خفه شده نیاز به مراقبت فوری دارد.
در جراحی ترمیم فتق، محتویات فتق به داخل شکم رانده می شود. تونل اینگوینال که در آن اندام ها از شکم خارج می شوند (فتق) بسته است.
اگر از روش لاپاراسکوپی (اسکوپ) برای جراحی استفاده شود: بریدگیهای کوچکی روی شکم ایجاد میشود که اجازه میدهد اسکوپ و ابزار برای دیدن داخل شکم و ترمیم فتق وارد شود.
در صورت استفاده از جراحی باز: یک برش کوچک در کشاله ران برای ترمیم فتق ایجاد می شود. اگر روده (یا اندام دیگری) در فتق گیر کرده باشد (حبس شده یا خفه شده): جراح ابتدا مطمئن می شود که خون رسانی به روده برای مدت طولانی قطع نشده است.
در صورت وجود، ممکن است لازم باشد تکه کوچکی از روده برداشته شود و روده دوباره به هم دوخته شود. سپس فتق ترمیم می شود. به طور معمول، این جراحی بین 30 دقیقه تا 1 ساعت طول می کشد.
قبل از جراحی، شما با متخصص بیهوشی ملاقات خواهید کرد. جراحی فتق مغبنی معمولاً تحت بیهوشی عمومی انجام می شود، اگرچه می توان از بی حسی منطقه ای استفاده کرد.
کودک شما در طول عمل خواب خواهد بود. برای اطلاعات بیشتر به بیهوشی و کودکان: روز عمل مراجعه کنید.
به محض بیدار شدن فرزندتان پس از جراحی، فردی از اتاق ریکاوری با شما تماس می گیرد و می توانید دوباره در کنار فرزندتان باشید. کودک شما ممکن است در جایی که برش ها ایجاد شده اند درد داشته باشد.
برخی از جراحان برای کنترل درد در آن ناحیه دارو تزریق می کنند. یا، متخصص بیهوشی ممکن است دارو را در قسمت تحتانی کمر یا در اعصاب شکمی که پوست را بر روی برش تامین می کنند، تزریق کند.
همچنین ممکن است به کودک شما داروی ضد درد داده شود تا شما در خانه مصرف کنید.
به طور معمول، جراحی ترمیم فتق یک جراحی سرپایی یا "همان روز" است - به این معنی که کودک شما چند ساعت پس از بهبودی به خانه می رود.
با این حال، اگر کودک شما یک بیماری پزشکی دارد یا یک نوزاد نارس است، ممکن است برای مشاهده و ایمنی یک شب اقامت لازم باشد.
هنگامی که بازگشت فرزند شما به خانه امن باشد، مراقبت در منزل را با پرستار یا پزشک خود مرور خواهید کرد.
دستورالعمل های مراقبت در منزل پس از جراحی بسته به بیمارستان یا جراح، سن کودک و پیچیدگی عمل جراحی می تواند متفاوت باشد. با این حال، برخی از اصول کلی ممکن است مشابه باشند:
اکثر کودکان می توانند بلافاصله پس از جراحی از یک رژیم غذایی منظم استفاده کنند.
زمان بهبودی به کودک بستگی دارد. بیشتر آنها می توانند در عرض 1-2 هفته یا زمانی که بدون درد هستند به فعالیت های عادی و غیر شدید برگردند.
کودک شما 2 تا 3 روز پس از جراحی از حمام کردن منع خواهد شد. جراح فرزندتان ممکن است دستورالعمل های متفاوت یا خاص تری به شما بدهد.
هنگامی که فرزندتان پس از جراحی به خانه رفت، دستورالعمل های خاصی را برای پیگیری با جراح دریافت خواهید کرد. با این حال، در اینجا چند دلیل کلیدی برای تماس وجود دارد:
داشتن فتق اینگوینال در یک کشاله ران ممکن است احتمال فتق در سمت دیگر را افزایش دهد. جراح در مورد نحوه مراقبت از این احتمال با شما صحبت خواهد کرد.
پس از ترمیم فتق مغبنی، اکثر کودکان دوباره با این مشکل مواجه نمی شوند. اما به ندرت، فتق ممکن است عود کند. اگر این اتفاق بیفتد، جراح باید دوباره فرزند شما را ببیند.
به خاطر داشته باشید که انواع مختلفی از فتق اینگوینال وجود دارد. اصلاح فتق مغبنی در دوران کودکی به این معنی نیست که کودک شما در بزرگسالی نمی تواند نوع دیگری از فتق مغبنی یا فتق در طرف دیگر ایجاد کند.
به محض مشاهده هرگونه نشانه ای از ناراحتی یا تغییر جسمی در ناحیه کشاله ران کودک، باید برای درمان و تشخیص صحیح بیماری نوزاد یا کودک خود به پزشک متخصص مراجعه کنید.
همانطور که گفته شد، فتق کشاله ران بصورت التهاب و تورم بدون درد خودش را نشان می دهد که به محض مشاهده این توده متورم باید اقدامات درمانی از سر گرفته شود.
درصورتیکه کودک در محل فتق، همراه با التهاب و تورم احساس درد نیز داشته باشد، نشان دهنده وخامت اوضاع است که باید اقدام اورژانسی برای کودک انجام شود تا از سیاه شدن روده و بروز خطر جانی برای کودک جلوگیری شود.
راه های ارتباط و مشاوره با دکتر بهار اشجعی فوق تخصص جراحی کودکان و نوزادان
دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان با استفاده از تکنیک های روز دنیا و دستگاه های مجهز و پیشرفته به انجام جراحی فتق کشاله ران در بیمارستان های لاله و بیمارستان کودکان تهران می پردازد.
جهت دریافت وقت مشاوره و ویزیت می توانید از طریق شماره تماس های قرار داده شده در سایت با ایشان در ارتباط باشید.
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
بیمارستان لاله شهرک غرب: تهران ، شهرک غرب ، فاز ۵ ، خیابان سیمای ایران ، نبش فلامک جنوبی
منبع: https://dr-ashjaei.com/
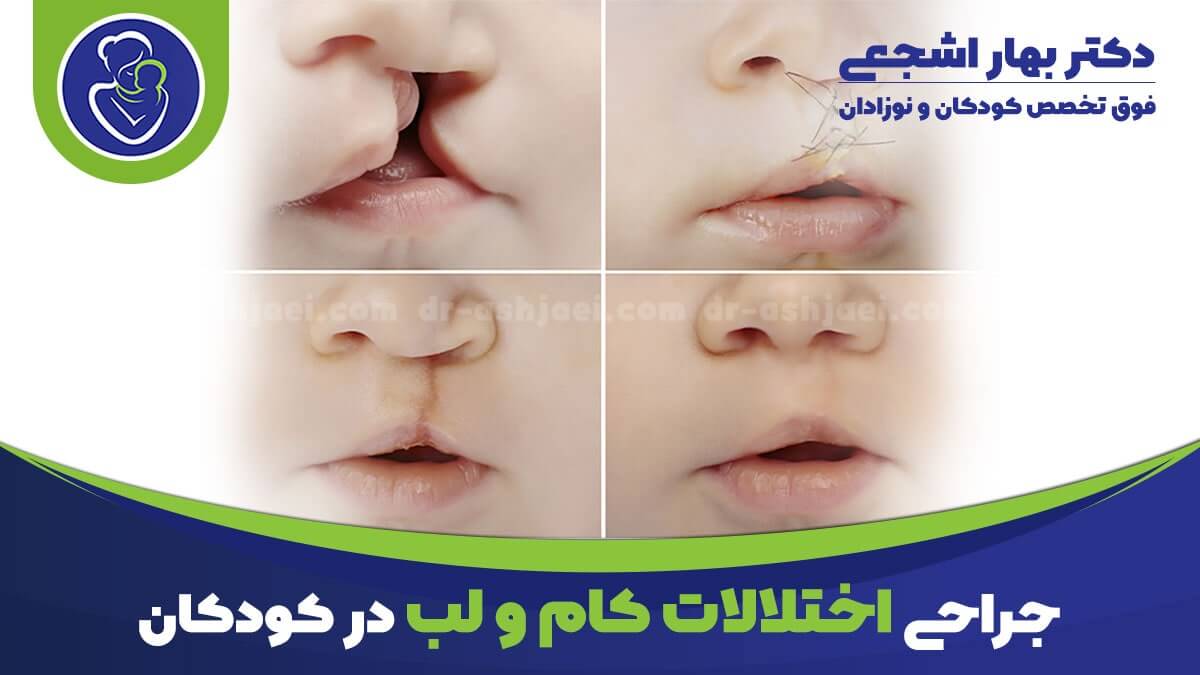
1/700 نفر در سراسر جهان با شکاف لب و/یا کام به دنیا میآیند، اگرچه برخی آمارها آن را نزدیک به 1/600 میدانند.
این حدود 0.14٪ از جمعیت است. شکاف لب، کام یا هر دو یکی از شایعترین ناهنجاریهای مادرزادی است و میزان شیوع آن در بین 1000/1 تا 2.69/1000 در نقاط مختلف جهان است.
در مقایسه با دختران، دوبرابر تعداد پسران دارای شکاف لب، چه با شکاف کام و چه بدون شکاف هستند.
شکاف لب و شکاف کام ناهنجاری های صورت و دهان هستند که در اوایل بارداری و در حالی که کودک در حال رشد در مادر است، رخ می دهد.
شکاف زمانی ایجاد می شود که بافت کافی در ناحیه دهان یا لب وجود نداشته باشد و بافت موجود به درستی به هم نپیوندد.
شکاف لب یک شکاف یا جدا شدن فیزیکی دو طرف لب بالایی است و به صورت یک سوراخ یا شکاف باریک در پوست لب بالا ظاهر می شود.
این جدایی اغلب فراتر از قاعده بینی گسترش می یابد و شامل استخوان های فک بالا و/یا لثه بالایی می شود.
در بیشتر موارد، علت شکاف لب و کام ناشناخته است. نمی توان از این شرایط جلوگیری کرد. اکثر دانشمندان بر این باورند که شکاف ها به دلیل ترکیبی از عوامل ژنتیکی و محیطی است.
به نظر می رسد اگر خواهر یا برادر، والدین یا خویشاوندان این مشکل را داشته باشند، احتمال بروز شکاف در نوزاد تازه متولد شده بیشتر است.
علت بالقوه دیگر ممکن است مربوط به دارویی باشد که مادر در دوران بارداری خود مصرف کرده است. برخی داروها ممکن است باعث ایجاد شکاف لب و کام شوند.
از جمله: داروهای ضد تشنج/ضد تشنج، داروهای آکنه حاوی آکوتان و متوترکسات، دارویی که معمولا برای درمان سرطان، آرتریت و پسوریازیس استفاده میشود.
شکاف لب و شکاف کام نیز ممکن است در نتیجه قرار گرفتن در معرض ویروس ها یا مواد شیمیایی در حالی که جنین در رحم رشد می کند رخ دهد.
در شرایط دیگر، شکاف لب و شکاف کام ممکن است بخشی از یک بیماری پزشکی دیگر باشد.
از آنجایی که شکاف باعث تغییرات فیزیکی بسیار واضحی می شود، تشخیص شکاف لب یا شکاف کام آسان است.
سونوگرافی قبل از تولد گاهی اوقات می تواند تشخیص دهد که آیا شکاف در نوزاد متولد نشده وجود دارد یا خیر.
اگر شکاف قبل از تولد نوزاد در سونوگرافی تشخیص داده نشده باشد، معاینه فیزیکی دهان، بینی و کام وجود شکاف لب یا شکاف کام را پس از تولد کودک تایید می کند.
گاهی ممکن است آزمایش های تشخیصی برای تعیین یا رد وجود سایر ناهنجاری ها انجام شود.
شکاف لب بسته به میزان ترمیم مورد نیاز ممکن است به یک یا دو عمل جراحی نیاز داشته باشد. جراحی اولیه معمولاً تا زمانی که نوزاد 3 ماهه است انجام می شود.
ترمیم شکاف کام اغلب به چندین عمل جراحی در طول 18 سال نیاز دارد. اولین جراحی برای ترمیم کام معمولا زمانی انجام می شود که نوزاد بین 6 تا 12 ماهه باشد.
جراحی اولیه یک کام عملکردی ایجاد می کند، احتمال ایجاد مایع در گوش میانی را کاهش می دهد و به رشد مناسب دندان ها و استخوان های صورت کمک می کند.
کودکان مبتلا به شکاف کام نیز ممکن است در حدود 8 سالگی نیاز به پیوند استخوان داشته باشند تا خط لثه بالایی را پر کند تا بتواند دندان های دائمی را نگه دارد و فک بالایی را تثبیت کند.
حدود 20 درصد از کودکان مبتلا به شکاف کام نیاز به جراحی های بیشتری برای کمک به بهبود گفتار خود دارند. هنگامی که دندان های دائمی رشد کردند، اغلب برای صاف کردن دندان ها به بریس نیاز است.
ممکن است جراحیهای دیگری برای بهبود ظاهر لب و بینی، بستن دهانههای بین دهان و بینی، کمک به تنفس، تثبیت و تنظیم مجدد فک انجام شود.
ترمیم نهایی اسکارهای باقی مانده از جراحی اولیه احتمالاً تا نوجوانی انجام نخواهد شد، زمانی که ساختار صورت به طور کامل توسعه یافته است.
به طور کلی نیازهای پیشگیرانه و ترمیمی دندان کودکان مبتلا به شکاف مانند سایر کودکان است. با این حال، کودکان مبتلا به شکاف لب و شکاف کام ممکن است مشکلات خاصی در رابطه با دندان های از دست رفته، بدشکل یا نامناسب داشته باشند که نیاز به نظارت دقیق دارد.
مراقبت های اولیه از دندان. مانند سایر کودکان، کودکانی که با شکاف کام و لب متولد می شوند، برای داشتن دندان های سالم نیاز به تمیز کردن مناسب، تغذیه مناسب و درمان فلوراید دارند.
تمیز کردن مناسب با یک مسواک کوچک و نرم باید به محض رویش دندان شروع شود. اگر مسواک نرم کودکان به دلیل تغییر شکل دهان و دندانها به اندازه کافی دندانها را تمیز نمیکند، ممکن است دندانپزشک شما یک دندانپزشکی را توصیه کند.
دندانپزشکی یک اسفنج نرم و حاوی دهانشویه روی دسته است که برای پاک کردن دندان استفاده می شود. بسیاری از دندانپزشکان توصیه می کنند که اولین ویزیت دندانپزشکی در حدود یک سالگی یا حتی زودتر از آن در صورت وجود مشکلات دندانی خاص برنامه ریزی شود. مراقبت های روتین دندان می تواند از حدود یک سالگی شروع شود.
مراقبت های ارتودنسی. اولین جلسه ارتودنسی ممکن است قبل از اینکه کودک هر دندانی داشته باشد برنامه ریزی شود. هدف از این انتصاب ارزیابی رشد صورت به ویژه رشد فک است.
پس از رویش دندان ها، متخصص ارتودنسی می تواند نیازهای کوتاه مدت و بلندمدت دندانی کودک را ارزیابی کند. پس از رویش دندان های دائمی می توان از درمان ارتودنسی برای تراز کردن دندان ها استفاده کرد.
مراقبت از پروتز دندان. متخصص پروتز یکی از اعضای تیم شکاف کام است. آنها ممکن است یک پل دندانی برای جایگزینی دندان های از دست رفته بسازند یا وسایل خاصی به نام "بالب های گفتار" یا "لیفت کام" بسازند تا به بستن بینی از دهان کمک کنند تا گفتار عادی تر به نظر برسد.
متخصص پروتز درمان را با جراح دهان یا پلاستیک و با آسیب شناس گفتار هماهنگ می کند. اگرچه درمان شکاف لب و کام ممکن است چندین سال طول بکشد و بسته به درگیری به چندین عمل جراحی نیاز داشته باشد، اکثر کودکان مبتلا به این بیماری می توانند به ظاهر، گفتار و غذا خوردن طبیعی دست یابند.
درمان و جراحی اختلالات کام و لب در کودکان و نوزادان با دکتر بهار اشجعی
بهار اشجعی یکی از بهترین پزشکان و جراحانی است که به صورت تخصصی به درمان و جراحی اختلالات و بیماریها در کودکان و نوزادان پسر مشغول میباشد.
ایشان پس از کسب تخصص پزشکی اطفال، مشغول به درمان و جراحی اختلالات در بیمارستانهای کودکان تهران، بیمارستان لاله واقع در شهرک غرب و مطب خود در بلوار کشاورز هستند.
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن: ۰۲۱-۴۴۸۰۶۶۶۸
منبع: https://dr-ashjaei.com/

ختنه در چند دهه گذشته به موضوعی پرمخاطب تبدیل شده است، زیرا والدین جدید آمریکایی از ایده بریدن تکه ای از بدن فرزندشان، هرچند کوچک ناراحت هستند. این از دیدگاه اخلاقی قابل درک است: یک نوزاد تازه متولد شده نمی تواند به چنین عمل غیرقابل تغییر رضایت دهد.
طرفداران ضد ختنه استدلال می کنند که بهتر است از این روش در دوران نوزادی صرف نظر کرد و به کودک اجازه داد تا بعداً خود تصمیم را بگیرد. در نتیجه این استدلال شهودی، نرخ ختنه از حدود 85 درصد در سال 1965 به تقریباً 58 درصد در سال 2010 کاهش یافته است، آخرین سالی که اطلاعات محکمی برای آن در دسترس است.
با این حال، والدین نیز این مسئولیت را دارند که بهترین کار را برای فرزندشان انجام دهند، حتی اگر این تصمیم باعث ناراحتی شخصی شود. و شواهدی مبنی بر فواید ختنه برای سلامتی، که طی دههها تحقیق جمعآوری شدهاند، بسیار زیاد است.
یک تیم بین المللی از محققان در یک بررسی سیستماتیک در سال 2017 از 140 مطالعه انجام شده در دهه قبل گزارش دادند: تحلیل ریسک-فایده ما نشان داد که منافع ختنه کردن از خطرات که عمدتاً جزئی هستند تا 200 به 1 بیشتر است.
منتقدان معتقدند که ختنه مرد لذت جنسی را در مراحل بعدی زندگی کاهش میدهد و منجر به پشیمانی میشود، که باعث آسیب میشود و اغلب منجر به پیامدهای نامطلوب میشود و به راحتی میتوان آن را در آینده به انتخاب خود پسر انجام داد. شواهد انباشته با همه این اعتراضات مقابله می کند.
مطالعات با کیفیت بالا هیچ تفاوتی در عملکرد جنسی و افزایش حساسیت آلت تناسلی پس از ختنه نشان نمی دهد. یک نظرسنجی از مردان ختنه شده و ختنه نشده که در اوایل سال جاری منتشر شد، هیچ تفاوتی بین این گروه ها در احساس پشیمانی از وضعیت ختنه یا رضایت جنسی آنها نشان نداد.
عوارض جانبی در حدود 0.4 درصد از روش های ختنه نوزاد رخ می دهد که تقریباً همه آنها جزئی و بدون عوارض طولانی مدت هستند. ارائه دهندگان جراحی در ایالات متحده در حال حاضر معمولاً از مسکن برای بی حس کردن هر گونه درد در طول فرآیند استفاده می کنند.
در نهایت، همانطور که دانشمندان استرالیایی در سال 2019 نوشتند، در مقایسه با ختنه در مراحل بعدی زندگی، ختنه در کودکان "سادهتر، سریعتر، کمهزینهتر، با خطر کمتر عوارض، بهبود سریعتر است و جای زخم تقریباً نامرئی است".
آنها افزودند: «موانع اساسی برای ختنه بعدی وجود دارد. این موانع شامل فرآیند تصمیم گیری، فشار همسالان، مقرون به صرفه بودن، بهبودی آهسته تر، درد در هنگام نعوظ شبانه، نیاز به پرهیز از فعالیت جنسی به مدت 6 هفته، و زخم قابل مشاهده پس از آن است.
واقعیت ساده این است که اکثریت قریب به اتفاق مردان ختنه نشده تصمیم نمیگیرند که بعداً ختنه شوند، حتی اگر به نفع آنها باشد، زیرا این روش بسیار سختتر، پرخطرتر و گرانتر است. البته والدین در تصمیم گیری در مورد فرزندان خردسال خود آزادند.
آکادمی اطفال آمریکا نیز در آخرین بیانیه موضع خود در مورد ختنه گفت که فواید آن بیشتر از خطرات آن است، اما در نهایت والدین باید انتخاب کنند. با این حال، واقعیت ساده این است که اگر والدین تصمیم به ختنه نکردن بگيرند، فرزند خود را از مزایای پزشکی واضح که سلامت آنها و شرکای آینده شان را بهبود میبخشد، محروم می کنند.

دکتر بهار اشجعی دارای بورد فوق تخصصی در جراحی کودکان و نوزادان از پزشکان منحصر به فرد و ماهر در زمینه جراحی اطفال و کودکان در تهران هستند، ایشان دوره پزشکی عمومی را در دانشگاه شهید بهشتی تهران گذراندند.
بعد از اتمام دوره پزشکی عمومی به تحصیل در رشته جراحی عمومی در دانشگاه شهید بهشتی تهران پرداختند، بلافاصله بعد از فارغ التحصیلی در رشته جراحی عمومی، در رشته جراحی اطفال پذیرفته شدند و دوره جراحی اطفال را در دانشگاه علوم پزشکی تهران گذراندند و موفق به کسب رتبه اول کشوری در برد فوق تخصصی جراحی اطفال شدند.
راه های ارتباط با ما
مطب: تهران ـ انتهای بلوار کشاورز، رو به روی درب شرقی بیمارستان امام خمینی، ساختمان شیشه ای سبز، پلاک ۳۷۰ ساختمان ۴۱۶ طبقه ۳ واحد ۱۹
تلفن:
بیمارستان کودکان تهران: تقاطع خیابان طالقانی و ولیعصر، روبروی جهاد کشاورزی، پلاک ۴۵۴
منبع: https://dr-ashjaei.com/
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|