

نوشته شده توسط : دکتر ستایش
هموروئید ترومبوزه یک توده دردناک است
علائم هموروئید خارجی
مزایای درمان هموروئید خارجی با لیزر در خانم ها
علل ایجاد هموروئید خارجی چیست؟
چه درمان هایی برای هموروئید خارجی ترومبوزه در دسترس است؟
:: برچسبها: مصرف آب ناکافی , روش های نوین لیزر درمانی , جابجایی اشیا سنگین , لخته های خون , :: بازدید از این مطلب : 326 نوشته شده توسط : دکتر ستایش
درباره کلینیک لیزر شفا بیشتر بدانید
لیزردرمانی چگونه انجام میشود؟
تفاوت لیزر پرتوان با لیزر کم توان چیست؟
لیزر پر توان میتواند به نسبت لیزرهای پیشین یا همان لیزر کم توان به عمق بیشتری از بافت نفوذ یابد و انرژی بیشتری را به منطقه درمانی برساند و اثر بخشی بیشتر و دوره درمان کوتاهتری داشته باشد. لیزرپرتوان ۲۴ برابر پرتوانتر از لیزرهای متداول و عمق نفوذ موثر آن بیش از ۴ سانتیمتر میباشد؛ درحالی که لیزرهای متداول سرد یا کم توان عمق نفوذ موثر آنها نیم سانتیمتر است و بیشتر در درمانهای بافتهای سطحی و کوچک میتوانند سودمند باشند.
کاربردهای کلینیکی لیزر کم توان (لیزر سرد) را بدانید
لیزر با شدت بالا چگونه انجام می شود
مزایای لیزر درمانی بر دیگر روشهای درمانی چیست؟
تأثیرات ناشی از لیزر درمانی پرتوان
۱) کاهش درد با لیزرتراپی ۲) افزایش سرعت ترمیم بافت و رشد سلول ۳) افزایش سرعت فرآیند بهبود زخم ۴) بهبود عملکرد عصب ۵) کاهش التهاب ۶) اثر روی عروق افزایش سرعت جریان خون ۷) افزایش فعالیت متابولیک ۸) کاهش احتمال تشکیل بافت اسکار
درمان عوارض کرونا با لیزر درمانی
آدرستهران، سعادت آباد، میدان کاج، ابتدای سرو شرقی مجتمع پایدار، طبقه چهارم واحد 406 شماره های تماس
ساعات کاریساعت کاری: شنبه تا چهارشنبه: 10 الی 13 | 17 الی 20 پنچ شنبه: 11 الی 14 زمان پاسخگویی: همه روزه بغیر از جمعه: 8 الی 22 :: برچسبها: غیرتهاجمی , افزایش فعالیت متابولیک , بهبود عملکرد عصب , افزایش سرعت ترمیم بافت , :: بازدید از این مطلب : 370 نوشته شده توسط : دکتر ستایش
انواع لیزر هموروئید کدام است؟
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||
بسیاری از افراد برای درمان بیماری شقاق خود استفاده از عمل لیزر را انتخاب می کنند، چرا که این روش نسبت به روش های دیگر مزیت های بسیار زیادی دارد. در این روش پزشک برای اینکه محل شکاف درون مقعد را به خوبی مشاهده کند، یک وسیله به نام اسپکولوم را درون مقعد بیمار قرار می دهد. بعد از قرار دادن آن وسیله به آرامی آن را باز کرده و تنظیم می کند.

موثرترین روش درمان شقاق مقعدی مزمن قطع اسفنکتر داخلی است و میزان موفقیت آن 100-95% است. در لیزر شقاق ابتدا محل زخم شقاق با بی حسی موضعی بیحس می گردد و سپس با لیزر زخم برداشته می شود و عضله دور مقعد به میزان کم برش داده می شود تا به زخم فرصت لازم جهت بهبود داده شود. در ضمن در حین عمل اگر زائده اضافی در اثر شقاق بوجود آمده باشد قابل برداشتن است و لذا مقعد فرم نرمال اولیه خود را پیدا می کند. بعد از عمل با لیزر شقاق بیمار میتواند دفع راحت داشته باشد.
هزینه های درمان با لیزر دارای یک مبلغ واحد نیست و خوشبختانه در حال حاضر بیمارانی که دارای بیمه تکمیلی هستند، می توانند پس از جراحی با نامه ای از سوی پزشک خود مبلغ عمل خود را از بیمه دریافت نمایند.
باید بدانید رعایت نکات لازم و مراقبت های بعد از عمل لیزر شقاق ، نقش مهمی در کامل شدن روند درمان این بیماری دارد. رعایت این نکات به بیمار کمک می کند تا در زمان کمتری بهبودی کامل را بدست آورد و از عود مجدد بیماری جلوگیری کند.
از نکات مهمی که بعد از درمان شقاق مقعدی با لیزر باید رعایت شود، تمیز کردن بدن بعد از هربار دستشویی رفتن میباشد که در جلوگیری از عفونت نقش مهمی دارد. اما حتما این کار را با دستمال نرم و لطیف انجام دهید.
مصرف کافی مایعات و غذاهای فیبردار به دفع راحت تر مدفوع کمک میکند و هنگام اجابت مزاج، فشار کمتری به محل جراحی وارد میشود.
انجام فعالیتهای سبک و پیاده روی، با بالا بردن گردش خون و خون رسانی بیشتر به لگن، به بهبود سریعتر بیماری کمک میکند.
صابون و شویندههای معطر میتواند موجب تحریک ناحیه مقعد شود که در زمان بعد از جراحی پیشنهاد نمیشود.
برای بهبود سریعتر، بیمار میتواند در روز دو الی سه مرتبه حمام نشسته در آب گرم داشته باشد که به تقویت عضلات لگن و پاکسازی ناحیه مقعد کمک میکند.
هر روشی مزایا و معایب مربوط به خود را دارد. خوشبختانه باید بدانید مزایای لیزر شقاق نسبت به معایب آن بیشتر است. همچنین طبق تحقیقات انجام شده در ایران و کشورهای اروپایی و آمریکایی روش جراحی با لیزر شقاق نسبت به دیگر روش های جراحی با تیغ و کوتر ارجح است. زیرا برشی که برای برداشتن زخم شقاق با لیزر ایجاد می شود بسیار ظریف است و به بافت سالم اطراف زخم شقاق آسیب نمی رساند. همچنین زمانی که جراح در حال برش دادن زخم شقاق با لیزر پرتوان است این لیزر سر عروق و اعصاب بریده شده را ترمیم می کند. به همین دلیل یکی از مزایای لیزر شقاق دوره نقاهت بسیار کوتاهتر از دیگر روش ها می باشد.
تنها معایب لیزر شقاق این است که فقط متخصص جراحی و لیزر ماهر در این زمینه می توانید با این دستگاه کار کند. برش زدن بافت با دستگاه لیزر پرتوان نیاز به مهارت و دانش بالای جراح دارد.
این روش جدید جراحی به عنوان یک روش موفق، آسان و سریع در درمان شکاف مقعد شناخته شده است. این روش همچنین باعث افزایش خونرسانی و کاهش درد می شود. از مزایای استفاده از لیزر درمانی می توان به رفع موثر کلیه علائم بالینی ، کاهش زمان بهبودی و حداقل خطرات و عوارض جانبی آن اشاره کرد. این روش بدون درد است و بیماران معمولا از معالجه رضایت می یابند و راضی هستند.
آدرس : تهران سعادت آباد، میدان کاج، ابتدای سرو شرقی، مجتمع پایدار، طبقه چهارم، واحد 406
تلفن : 02122361071 و 02122361072
ایمیل : info @ drtajbakhsh.ir
واتس آپ : 09021332854
لیزر فیستول مقعدی یک روش قطعی برای درمان فیستول به شمار میآید. جالب است بدانیم که در این روش درمانی از لیزرهای پرتوان استفاده میشود و مراحل جراحی تا حدی مشابه جراحی باز است. به طور کلی روش درمانی مورد بحث، با بی حسی موضعی و در بعضی موارد نادر با بیهوشی انجام میشود که البته این مهم تحت تاثیر عمق و اندازه فیستول میباشد.
هزینه این جراحی با توجه به کلینیک و پزشک انتخابی و میزان مهارت وی متغیر می باشد
جراحی با لیزر یکی از روش های نوین جراحی برای از بین بردن بیماریهای نشیمنگاهی محسوب می شود. در این روش به علت برش و انعقاد خون پس از بریدن محل جراحی وضوح مناسبی را برای جراح پدید می آورد به طوری که جراح قدرت مانوری بیشتری نسبت به روش سنتی جراحی داشته و می تواند به طور کامل ریشه ها و شاخه های جانبی را ببیند و احتمال این که ریشه ها ناقص سوزانده شوند بسیار کم است به همین دلیل است که امکان عود بیماری بسیار کم و در حد صفر است.

بستن مسیر فیستول از طریق اشعه ساطع شده از لیزر تحت بی حسی موضعی و با حداقل میزان خونریزی انجام می شود. درمان فیستول مقعدی با لیزر، باعث فروپاشی فیستول و متعاقب آن التیام بدون نیاز به افزودن مواد خارجی می شود. درمان فیستول مقعدی با لیزر از نظر عفونت و بی اختیاری در دفع بی خطر است و اکثر بیماران تحت درمان، علائم بهبودی کامل را نشان می دهند. انرژی لیزر به بافت های سالم اطراف محل عارضه فیستول آسیبی وارد نکرده و هیچ گونه نگرانی ایمنی در فرآیند انجام لیزر برای بیمار وجود ندارد.
لیزر به عنوان بهترین، کم خطرترین و کم تهاجمی ترین روش درمانی برای بیماری های مقعدی شناخته شده است. کم و کوتاه بودن دوران نقاهت (حدود ۱ الی ۲ ماه)، خونریزی، درد و عوارض از مزایای این روش می باشد.
زیرا لیزر فیستول این قابلیت را دارد تا هم اعصاب آسیبدیده حین جراحی و هم مویرگهای پاره شده را ترمیم کند. این جراحی سرپایی بوده و نیازی به بیهوشی عمومی و تحمل عوارض ناشی از آن ندارد. درمان فیستول با لیزر در مدت محدودتر و با سرعت بیشتری انجام می گردد و فرد میتواند زودتر از سایر روشها به فعالیت روزمره و کارهای شخصی برگردد
یس از عمل فیستول، پزشک شما ممکن است توصیه کند که مراقبتهای بعد از عمل فیستول مقعدی را جدی بگیرید و ناحیه آسیب دیده را در حمام گرم قرار دهید و از نرم کننده مدفوع یا laxatives را برای یک هفته استفاده کنید. از آنجایی که شما ممکن است پس از جراحی دچار برخی دردها یا ناراحتی ها شوید، پزشک شما قرص های را برای آرام کردن دردتان تجویز می کند. اغلب فیستول ها به درمان جراحی پاسخ مثبت می دهند.
شماره های تماس
26218601
26216953
09021332854
شعبه سعادت آباد:
تهران، سعادت آباد، میدان کاج، ابتدای سرو شرقی مجتمع پایدار، طبقه چهارم واحد 406
ساعت کاری:
شنبه تا چهارشنبه: 10 الی 13 | 17 الی 20
پنچ شنبه: 11 الی 14
زمان پاسخگویی:
همه روزه بغیر از جمعه: 8 الی 22
وظیفه وریدها (سیاهرگ ها) بازگردانیدن خون بدون اکسیژن از اندام های بدن به قلب است تا قلب برای تامین اکسیژن مورد نیاز خون، بتواند آن را به شش ها بفرستد. سپس خون اکسیژن دار به قلب باز می گردد و از آنجا به سرخرگ آئورت پمپ شده و در آخر در سراسر بدن منتشر مى شود.
ورید هاى ساق پا کار دشوارترى دارند، زیرا باید خون را در مسیری طولانى، در خلاف جهت جاذبه زمین و فشار وزن بدن به جلو برانند. در وریدها دریچه هاى یک طرفه اى قرار دارند که کار آنها پیشگیرى از بازگشت خون به عقب است. اگر هرکدام از دریچه ها نتوانند کار خود را به خوبى انجام دهند، خون به عقب باز می گردد و در وریدها تجمع می یابد. در نتیجه سبب تورم آنها مى گردد و واریش شکل می گیرد.
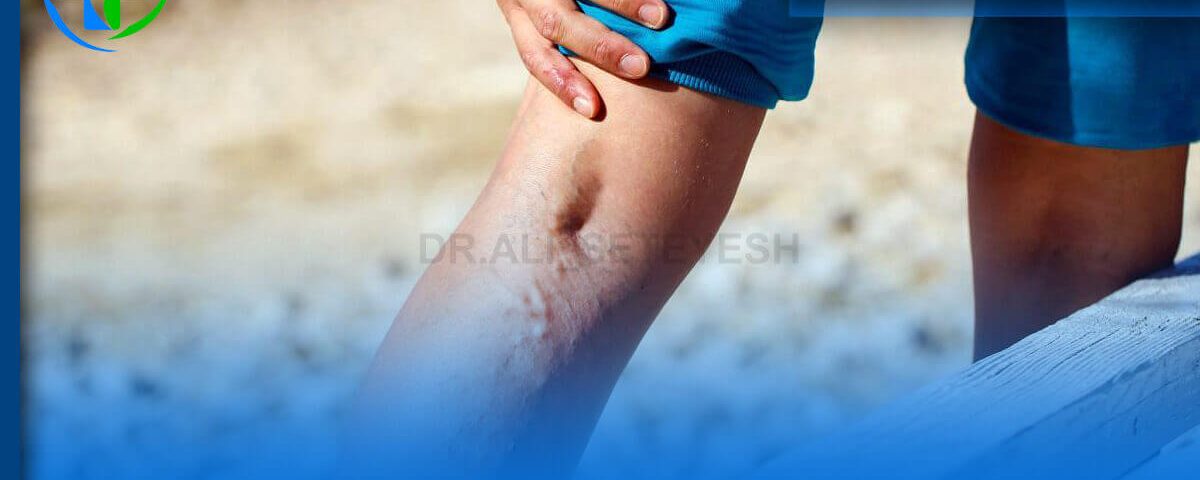
ابلیشن لیزری درون وریدی Endovenous Laser Ablation) EVLA) بسیار شبیه به درمان انسداد عروق ار اف (رادیوفرکانسی) برای رگهای واریسی است، اگرچه ابلیشن لیزری درون وریدی در درمان رگهای با قطر بزرگتر موفقتر عمل میکند. هنگامیکه رگهای واریسی بزرگتر با ابلیشن لیزری درون وریدی (EVLA) درمان شدند، رگهای عنکبوتی کوچکتر با اسکلروتراپی برای ایجاد یک توناژ کامل، بافت و بهبود کانتور پوست از بین میروند.
با استفاده از فناوری سونوگرافی موقعیتیابی شده و با بیحسی موضعی بیحس میشود. یک سوزن وارد پوست خواهد شد تا بتوان کاتتر (لولهی بسیار باریک) را به داخل رگ هدایت کرد. نیازی به برش نخواهد بود. با قرار گرفتن کاتتر، فیبر لیزری از طریق رگ واریسی به سمت ناحیه کشاله ران هدایت میشود.
بلافاصله پس از تمام شدن جراحی مرخص خواهید شد. توصیه می شود که خودتان رانندگی نکنید و از یکی از دوستان و آشنایان خواهش کنید که شما را به خانه ببرد. باید تا دو هفته پس از انجام این عمل جراحی جوراب واریس بپوشید. دستورالعمل چگونگی استحمام نیز به شما داده میشود. احتمالا میتوانید درست پس از انجام عمل جراحی کار و فعالیتهای روزانه معمول خود را از سر بگیرید.
در مدت زمانی که باید جوراب واریس بپوشید؛ نمیتوانید شنا کرده یا پاهای خود را خیس کنید. بسیاری از بیماران در امتداد طولی رگ درمانشده احساس انقباض دارند و ممکن است برخی دیگر از بیماران در ناحیه عنوانشده احساس درد خفیفی داشته باشند (تا حدود 5 روز). معمولا برای تسکین درد کافی است داروهای ضد التهاب معمولی مانند ایبوبروفن مصرف کنید.
معمولاً دوران بهبود پس از عمل جراحی رگهای واریسی پا برای افراد متفاوت است اما بین یک تا سه هفته است و پس از آن شما میتوانید به کارهای خود بپردازید. شما پس از دو روز میتوانید رانندگی کنید.
مهمترین علائم واریس
انجام عمل جراحی برای درمان واریس شامل فرآیند سخت و پیچیده ای است. که شامل برش و برداشتن این رگ آسیب دیده با چاقوی جراحی میشود. عوارض و مشکلات عمل موجب شده بیماران تحمل درد واریس را به زیر تیغ جراحی رفتن ترجیح دهند.
اما با ورود تکنولوژی لیزر به حوزه درمان این بیماری ، تمامی این مشکلات رفع شده و نیازی به نگرانی در این مورد کمتر شده است. از مزیت های لیزر می توانیم به این موارد اشاره کنیم:
تهران، خیابان سمیه، بین خیابان دکتر شریعتی و بهار ، بیمارستان آراد
تماس بگیرید
شماره تلفن : ۲۲۵۶۸۳۹۴-۰۲۱
ایمیل: info@drsetayesh.com
فیستول واژن مانند سایر انواع فیستول ها حفره ای جدا از اندام های طبیعی بدن است که در قسمت ناحیه تناسلی زنان در نتیجه یک سبک زندگی پر عارضه یا وراثتی به وجود می آید .به کمک علم پاتوفیزیولوژیک به ارزیابی بهتر ، مدیریت و جلوگیری از بیماری فیستول واژن کمک می کند. از بین رفتن یکپارچگی دیواره با روند مداوم التهابی ، عفونی یا نئوپلاستیک در راست روده ، مثانه ، مجرای ادرار ، روده بزرگ یا دیواره واژن می تواند منجر به پوسیدگی در بافت مجاور و ایجاد اتصال غیر طبیعی فیستول شود. به طور کلی علت فیستول واژن ، یک سوراخ غیرطبیعی بین مثانه (فیستول وزیکو واژن) و یا راست روده (فیستول رکتو واژن) است .
فیستول ممکن است نتیجه ی زایمان سخت باشد. فیستول بین رکتوم و واژن رایج است اما ممکن است فیستول اطراف بیرون مقعد تشکیل شود. پس از زایمان،به پزشک زنان و زایمان مراجعه کرده تا مطمئن شوید که آسیب های ناشی از زایمان به خوبی درمان می شوند.
اگر به تازگی زایمان کرده و علائم عفونت و فیستول همچون تب، درد، و ترشح بد بو دارید به پزشک زنان مراجعه کنید.
بیماری آبسه مقعدی در زنان هم شایع است. از علت های مهم فیستول در زنان که هم فیستول مقعدی و هم فیستول واژن را شامل می شود, می توان به عوارض در حین زایمان, بیماری التهابی روده, سرطان یا پرتو درمانی, عمل جراحی, عفونت در حنجره یا مقعد, کیسه های آلوده در روده, مدفوع گیر افتاده در مقعد, عفونت به خاطر اچ آی وی و تجاوز اشاره کرد.
فیستول مقعدی در زنان هم منجر به جمع شدن میکروب ها در درون روده بزرگ می شود و آنها را راه تونل هایی باریک به سطح پوست راه می یابند. ممکن است این تونل های چرکی و عفونی باعث به وجود آمدن عفونت و آبسه چرکی شود که بعد از تخلیه آن ها درد هم کاهش می یابد.
جراحی آبسه مقعدی با لیزر که بهترین و موثرترین روش درمان آبسه مقعد است. این روش به صورت سرپایی صورت گرفته و برای انجام آن نیاز به بیهوش کردن فرد نیست همچنین بیمار بعد از یک شب استراحت می تواند انجام فعالیت های روزمره خود را از سر بگیرد.
خیر. زیرا با انجام این کار عفونت کامل تخلیه نمی شود و توده ممکن است بدتر از قبل عود کند.
معمولا 1 تا دو هفته زمان لازم است تا قسمت های تخلیه شده ترمیم شوند. البته این مدت بستگی به عمق و اندازه آبسه دارد.
کلینیک لیزر شفا - درمان مشکلات و بیماری های نشیمنگاه
کلینیک لیزر زیبایی شفا - زیبایی با لیزر
کلینیک لیزر شفا
آدرس : تهران سعادت آباد، میدان کاج، ابتدای سرو شرقی، مجتمع پایدار، طبقه چهارم، واحد 406
تلفن : 22361072 | 22361071 | 09021332854
ایمیل : info@drdarman.ir
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|